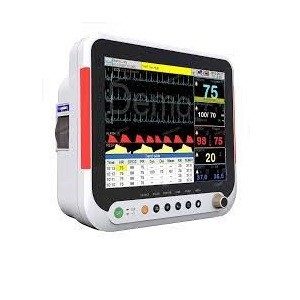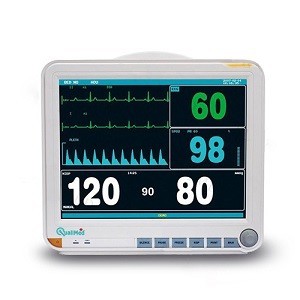
مانیتورینگ بیمار چیست؟
مانیتورینگ بیمار چیست؟ یک دستگاه مانیتورینگ بیمار (Patient Monitoring) به فرآیند نظارت مستمر و سیستماتیک بر علائم حیاتی و وضعیت بالینی بیماران توسط تجهیزات پزشکی و پرسنل درمانی گفته میشود. این کار به منظور تشخیص بهموقع تغییرات خطرناک در وضعیت بیمار، ارزیابی پاسخ به درمان و پیشگیری از عوارض جدی انجام میگیرد.
انواع مانیتورینگ بیمار چیست:
-
مانیتورینگ علائم حیاتی پایه:
-
شامل نظارت بر ضربان قلب، فشار خون، دمای بدن، تنفس و سطح اکسیژن خون (SpO₂) است.
-
معمولاً در بخشهای عمومی بیمارستان یا اورژانس استفاده میشود.
-
-
مانیتورینگ پیشرفته (کاردیاک و نورولوژیک):
-
ثبت نوار قلب (ECG) برای تشخیص آریتمیها.
-
اندازهگیری فشار داخل عروقی (مثل فشار شریانی یا وریدی مرکزی).
-
مانیتورینگ فشار داخل جمجمهای (در بیماران عصبی).
-
استفاده از الکتروانسفالوگرافی (EEG) برای نظارت بر فعالیت مغز.
-
-
مانیتورینگ مداوم (Telemetry/ICU Monitoring):
-
در بخشهای مراقبتهای ویژه (ICU، CCU، NICU) انجام میشود.
-
دادهها بهصورت لحظهای روی نمایشگرها نشان داده شده و در صورت بروز خطر، آلارم فعال میشود.
-
-
مانیتورینگ از راه دور (Remote Patient Monitoring):
-
بیماران مزمن (مثل دیابت یا نارسایی قلب) با دستگاههای پوشیدنی (wearable) در خانه تحت نظر قرار میگیرند.
-
دادهها از طریق اینترنت به پزشک ارسال میشود.
-
دستگاه های مورد استفاده در مانیتورینگ بیمار چیست؟:
-
مانیتور علائم حیاتی (مثل Philips IntelliVue یا GE Healthcare)
-
دفیبریلاتور/مانیتور قلبی
-
پالس اکسیمتر (برای اندازهگیری اکسیژن خون)
-
کاپنوگراف (اندازهگیری دیاکسید کربن در بازدم)
کاربردهای مانیتورینگ بیمار چیست؟:
-
پس از جراحیهای سنگین
-
در بیماران مبتلا به بیماریهای قلبی، تنفسی یا عصبی
-
در شرایط بحرانی مانند شوک، سپسیس یا تروما
دستگاه مانیتورینگ بیمار نقش کلیدی در کاهش مرگ ومیر و بهبود کیفیت مراقبتهای پزشکی دارد.
مانیتورینگ علائم حیاتی پایه بیمار چیست
علائم حیاتی پایه شامل چه مواردی است؟
۱. دمای بدن (Body Temperature)
-
محدوده طبیعی: ۳۶.۵°C تا ۳۷.۵°C (بسته به روش اندازهگیری).
-
ابزار اندازهگیری: ترمومتر دیجیتال، گوشی یا پیشانی.
-
اهمیت: تب (هایپرترمی) یا کاهش دمای بدن (هایپوترمی) میتواند نشانه عفونت، شوک یا اختلال متابولیک باشد.
۲. ضربان قلب (Heart Rate/Pulse)
-
محدوده طبیعی: ۶۰ تا ۱۰۰ ضربه در دقیقه (در بزرگسالان).
-
محل اندازهگیری: مچ دست، گردن (شریان کاروتید) یا آرنج.
-
اهمیت: ضربان نامنظم (آریتمی) یا تاکی کاردی/برادی کاردی ممکن است نشانه مشکلات قلبی، خونریزی یا استرس باشد.
۳. تنفس (Respiratory Rate)
-
محدوده طبیعی: ۱۲ تا ۲۰ تنفس در دقیقه (در بزرگسالان).
-
اهمیت: تنفس سریع (تاکی پنه) یا کند (برادی پنه) میتواند نشانه نارسایی تنفسی، اسیدوز یا درد باشد.
۴. فشار خون (Blood Pressure)
-
محدوده طبیعی: ۱۲۰/۸۰ mmHg (سیستولیک/دیاستولیک).
-
ابزار اندازهگیری: فشارسنج دیجیتال یا دستی (اسفیگمومانومتر).
-
اهمیت: فشار خون بالا (هایپرتانسیون) یا پایین (هایپوتانسیون) ممکن است نشانه شوک، کمآبی بدن یا بیماریهای قلبی-عروقی باشد.
۵. سطح اکسیژن خون (Oxygen Saturation – SpO₂)
-
محدوده طبیعی: ۹۵٪ تا ۱۰۰٪.
-
ابزار اندازهگیری: پالس اکسیمتر (نصب روی انگشت یا لاله گوش).
-
اهمیت: SpO₂ کمتر از ۹۰٪ میتواند نشانه هیپوکسی (کمبود اکسیژن) باشد که در بیماریهایی مانند COVID-19 یا COPD خطرناک است.
۶. درد (Pain) (در برخی پروتکلها به عنوان علامت حیاتی ششم در نظر گرفته میشود)
-
اندازهگیری: با مقیاس ۰ تا ۱۰ یا ابزارهای استاندارد مانند مقیاس بصری درد (VAS).
کاربردهای مانیتورینگ پایه:
-
اورژانسها: تشخیص سریع شوک، ایست قلبی یا خونریزی.
-
پس از جراحی: پیشگیری از عوارض مانند هایپوکسی یا افت فشار خون.
-
بیماریهای مزمن: نظارت بر بیماران دیابتی، قلبی یا تنفسی.
-
غربالگری اولیه: در مطب پزشکان یا خانههای سالمندان.
تفاوت با مانیتورینگ پیشرفته:
-
مانیتورینگ پایه معمولاً غیرتهاجمی (بدون نیاز به catheter یا الکترودهای پیچیده) است.
-
در مانیتورینگ پیشرفته (مثل ICU)، پارامترهایی مانند فشار داخل عروقی، EEG یا ECG مداوم نیز بررسی میشود.
اگر نیاز به جزئیات بیشتری دارید (مثل روشهای اندازهگیری یا تفسیر نتایج)، بپرسید! 😊
مانیتورینگ علائم حیاتی پیشرفته بیمار چیست
مانیتورینگ پیشرفته، فرآیند نظارت پیوسته و دقیق بر عملکردهای حیاتی بدن با استفاده از دستگاههای تخصصی است که دادههای دقیقتری نسبت به مانیتورینگ پایه ارائه میدهند. این روش عمدتاً در بخشهای مراقبتهای ویژه (ICU، CCU، NICU)، اتاق عمل و اورژانس برای بیماران بحرانی استفاده میشود.
🔹 پارامترهای مورد بررسی در مانیتورینگ پیشرفته بیمار چیست
۱. نوار قلب پیوسته (Continuous ECG Monitoring)
-
ثبت الکتروکاردیوگرام (ECG/EKG) برای تشخیص آریتمیها (مثل فیبریلاسیون بطنی، تاکی کاردی).
-
استفاده از الکترودهای چندکاناله برای مشاهده تغییرات ایسکمی (کمبود خونرسانی قلب).
-
دستگاههای مورد استفاده: هولتر مانیتور، سیستمهای تلهمتری بیمارستانی.
۲. همودینامیک (Hemodynamic Monitoring)
-
فشار خون تهاجمی (Invasive Blood Pressure – IBP):
-
با قرار دادن کاتتر داخل شریان (مثل شریان رادیال یا فمورال).
-
دقت بالا در بیماران شوک یا تحت جراحیهای سنگین.
-
-
فشار ورید مرکزی (CVP):
-
اندازهگیری فشار در ورید اجوف فوقانی با کاتتر ورید مرکزی (CVC).
-
برای ارزیابی حجم خون و عملکرد قلب.
-
-
فشار شریان ریوی (Pulmonary Artery Pressure – PAP):
-
با کاتتر سوان-گانز (Swan-Ganz) برای ارزیابی نارسایی قلبی.
-
۳. مانیتورینگ اکسیژن رسانی پیشرفته
-
گازهای خون شریانی (ABG – Arterial Blood Gas):
-
اندازهگیری pH، PaO₂، PaCO₂، بی کربنات (HCO₃⁻) و لاکتات.
-
برای تشخیص نارسایی تنفسی یا اسیدوز متابولیک.
-
-
کاپنوگرافی (Capnography – EtCO₂):
-
اندازهگیری دیاکسید کربن در بازدم (مهم در احیای قلبی-ریوی و بیهوشی).
-
۴. فشار داخل جمجمهای (ICP Monitoring)
-
در بیماران ترومای سر یا خونریزی مغزی استفاده میشود.
-
با سنسورهای داخل جمجمهای یا کاتتر بطنی اندازهگیری میشود.
-
محدوده طبیعی: ۵-۱۵ mmHg (بالاتر از ۲۰ mmHg خطرناک است).
۵. بررسی عملکرد مغز (EEG – الکتروانسفالوگرافی)
-
برای تشخیص تشنج، آنسفالوپاتی یا مرگ مغزی.
-
در بیماران کما یا پس از ایست قلبی استفاده میشود.
۶. پایش سطح هوشیاری (BIS Monitoring – در بیهوشی)
-
با دستگاه شاخص دوطرفه طیفی (BIS) عمق بیهوشی را اندازه میگیرد.
-
جلوگیری از بیداری در حین جراحی (Awareness).
دستگاههای مورد استفاده در مانیتورینگ پیشرفته بیمار چیست
-
مانیتورهای چندپارامتر ICU (مثل Philips IntelliVue MX750, GE Carescape).
-
دستگاه اکسیژناسیون غشایی خارج بدنی (ECMO) برای بیماران با نارسایی شدید تنفسی/قلبی.
-
دستگاه پایش مداوم قند خون (CGM) در بیماران دیابتی بحرانی.
-
سونوگرافی داپلر برای ارزیابی جریان خون.
تفاوت مانیتورینگ پیشرفته با پایه بیمار چیست؟
| مانیتورینگ پایه | مانیتورینگ پیشرفته |
|---|---|
| غیرتهاجمی (مثل فشارسنج معمولی) | تهاجمی (کاتترهای عروقی، ICP) |
| در بخشهای عمومی انجام میشود | مخصوص ICU، اتاق عمل و اورژانس |
| پارامترهای محدود (فشار خون، نبض، SpO₂) | پارامترهای تخصصی (CVP، ICP، EEG) |
| برای بیماران پایدار | برای بیماران ناپایدار یا پس از جراحیهای سنگین |
کاربردهای اصلی مانیتورینگ پیشرفته بیمار چیست؟
✔ نظارت بر بیماران نارسایی قلبی، شوک سپتیک یا تروما.
✔ کنترل وضعیت بیماران تحت جراحیهای بزرگ (مثل قلب باز، پیوند اعضا).
✔ مدیریت بیماران با آسیب مغزی یا تشنج.
✔ پایش بیماران تحت تهویه مکانیکی.
اگر سوالی در مورد جزئیات هر روش دارید، بپرسید! 😊
مانیتورینگ علائم حیاتی مداوم بیمار چیست
مانیتورینگ مداوم، فرآیند نظارت لحظهبهلحظه و بدون وقفه بر علائم حیاتی بیمار با استفاده از دستگاههای پیشرفته است که دادهها را بهصورت Real-time ثبت و در صورت بروز هرگونه تغییر خطرناک، هشدار میدهد. این روش عمدتاً در بخشهای مراقبتهای ویژه (ICU، CCU)، اتاق عمل، اورژانس و حتی در منزل (برای بیماران خاص) استفاده میشود.
🔹 پارامترهای اصلی در مانیتورینگ مداوم
۱. ضربان قلب و ریتم قلبی (ECG Continuous)
-
ثبت پیوسته نوار قلب برای تشخیص آریتمیها (مثل فیبریلاسیون بطنی، برادی کاردی).
-
استفاده از الکترودهای چسبی متصل به مانیتور مرکزی.
۲. فشار خون مداوم
-
غیرتهاجمی (NIBP): اندازهگیری خودکار هر ۵-۱۵ دقیقه با فشارسنج دیجیتال.
-
تهاجمی (IBP): از طریق کاتتر شریانی (مثل شریان رادیال) برای دقت بالا در بیماران شوک.
۳. سطح اکسیژن خون (SpO₂ Continuous)
-
با پالس اکسیمتر متصل به انگشت یا لاله گوش.
-
هشدار در صورت کاهش اکسیژن (SpO₂ < ۹۰٪).
۴. تنفس (Respiratory Rate)
-
اندازهگیری تعداد تنفس از طریق سنسورهای قفسه سینه یا تغییرات ایمپدانس در ECG.
۵. دمای بدن (Core Temperature)
-
با پروبهای مری، مثانه یا پوستی.
۶. گازهای خون شریانی (ABG) در برخی سیستمها
-
نمونهگیری دورهای از شریان برای بررسی pH، PaO₂، PaCO₂.
🔹 دستگاههای مورد استفاده
-
مانیتورهای چندپارامتر ICU (مثل Philips IntelliVue, GE Carescape).
-
پالس اکسیمتر پیوسته (مثل Masimo Rainbow برای اندازهگیری SpO₂ و هموگلوبین).
-
کاپنوگرافی (EtCO₂) برای بیماران تحت تهویه مکانیکی.
-
دستگاههای تلهمتری (برای بیماران قابل حرکت در بخشهای عمومی).
🔹 کاربردهای مانیتورینگ مداوم بیمار چیست؟
✔ بیماران بحرانی در ICU (نارسایی تنفسی، شوک، سپسیس).
✔ پس از جراحیهای بزرگ (مانند جراحی قلب، پیوند اعضا).
✔ بیماران تحت تهویه مکانیکی.
✔ نوزادان نارس در NICU.
✔ بیماران با آریتمیهای خطرناک.
✔ پایش از راه دور (Remote Monitoring) برای بیماران مزمن در منزل.
🔹 مزایای مانیتورینگ مداوم بیمار چیست؟
✅ تشخیص سریع تغییرات حیاتی (مثل افت ناگهانی فشار خون یا هایپوکسی).
✅ کاهش خطای انسانی در ثبت دستی علائم.
✅ امکان مداخله فوری در موارد اورژانسی.
✅ ثبت دادهها برای تحلیل روند بهبودی یا تخریب بیمار.
🔹 تفاوت با مانیتورینگ متناوب (Intermittent) بیمار چیست؟
| مانیتورینگ مداوم | مانیتورینگ متناوب |
|---|---|
| ثبت دادهها ۲۴/۷ | اندازهگیری در بازههای زمانی (مثل هر ۴ ساعت) |
| نیاز به دستگاههای پیشرفته | با دستگاههای ساده (مثل فشارسنج معمولی) |
| برای بیماران ناپایدار | برای بیماران پایدار |
| هشدار خودکار در خطر | نیاز به چک دستی |
🔹 مثال بالینی
یک بیمار در ICU با تشخیص سپسیس تحت مانیتورینگ مداوم قرار دارد:
-
ECG هرگونه آریتمی را نشان میدهد.
-
کاتتر شریانی فشار خون را لحظهای اندازه میگیرد.
-
پالس اکسیمتر کاهش ناگهانی SpO₂ را هشدار میدهد.
-
کاپنوگراف افزایش CO₂ را به دلیل نارسایی تنفسی نشان میدهد.
🎯 نتیجهگیری: مانیتورینگ مداوم، ابزاری حیاتی برای نجات جان بیماران بحرانی است که اجازه میدهد تیم درمان بلافاصله به تغییرات خطرناک واکنش نشان دهد. اگر سوالی در مورد جزئیات فنی دارید، بپرسید! 😊
مانیتورینگ علائم حیاتی از راه دور چیست
مانیتورینگ علائم حیاتی از راه دور (Remote Patient Monitoring – RPM) بیمار چیست؟
تعریف:
به فرآیند نظارت بر سلامت بیماران خارج از محیط بیمارستان (در منزل، محل کار یا هر مکان دیگر) با استفاده از دستگاههای پزشکی متصل به اینترنت گفته میشود. دادههای حیاتی بیمار بهصورت خودکار یا نیمهخودکار به پزشک یا مرکز درمانی ارسال میشود تا در صورت نیاز، مداخلات لازم انجام شود.
🔹 دستگاههای مورد استفاده در RPM
۱. پوشیدنیها (Wearables):
-
ساعتهای هوشمند (مثل Apple Watch، Samsung Galaxy Watch) برای نظارت بر ضربان قلب، SpO₂، فعالیت بدنی.
-
دستبندهای فشار خون (مثل Omron HeartGuide).
۲. دستگاههای تخصصی پزشکی:
-
گلوکومترهای متصل به اپلیکیشن (برای دیابت).
-
پالس اکسیمترهای بلوتوثی (مثل Masimo MightySat).
-
دستگاههای ECG قابل حمل (مثل AliveCor KardiaMobile).
-
ترازوهای هوشمند برای بیماران نارسایی قلب (کنترل وزن روزانه).
۳. دستگاههای ثابت در منزل:
-
مانیتورهای علائم حیاتی چندپارامتر (برای بیماران تحت مراقبتهای ویژه در منزل).
-
دستگاههای CPAP برای آپنه خواب با قابلیت گزارشدهی خودکار.
🔹 پارامترهای قابل پایش در RPM
✅ علائم حیاتی پایه:
-
فشار خون، ضربان قلب، SpO₂، دمای بدن.
✅ دادههای قلبی: -
نوار قلب ساده (ECG)، تشخیص آریتمی.
✅ پارامترهای تنفسی: -
تعداد تنفس، سطح اکسیژن (در بیماران COPD یا COVID-19).
✅ پارامترهای متابولیک: -
قند خون (برای دیابتیها)، وزن (برای نارسایی قلب).
🔹 نحوه کار RPM
-
بیمار از دستگاه استفاده میکند (مثلاً فشار خون میگیرد).
-
دادهها از طریق بلوتوث، وایفای یا شبکه سلولی به اپلیکیشن یا پلتفرم ابری ارسال میشود.
-
تیم پزشکی دادهها را بررسی میکند.
-
در صورت مشاهده مقادیر غیرطبیعی (مثل فشار خون بالا یا افت اکسیژن)، هشدار ارسال میشود.
-
پزشک تماس تلفنی برقرار کرده یا داروها را تنظیم میکند.
🔹 کاربردهای اصلی RPM
✔ بیماریهای مزمن:
-
دیابت، فشار خون بالا، نارسایی قلبی، COPD.
✔ پس از ترخیص از بیمارستان: -
کاهش احتمال بازگشت به بیمارستان (Readmission).
✔ سلامت سالمندان: -
جلوگیری از زمین خوردن یا تشدید بیماری.
✔ مدیریت COVID-19 در منزل: -
نظارت بر SpO₂ و تنفس بیماران قرنطینه.
🔹 مزایای RPM
-
کاهش مراجعه غیرضروری به بیمارستان.
-
تشخیص زودهنگام تشدید بیماری.
-
بهبود کیفیت زندگی بیماران مزمن.
-
صرفهجویی در هزینههای درمانی.
🔹 چالشهای RPM
❌ نیاز به فناوری و اینترنت پایدار.
❌ مقاومت برخی بیماران مسن در استفاده از دستگاهها.
❌ مسائل حریم خصوصی و امنیت دادهها.
🔹 تفاوت RPM با مانیتورینگ معمولی بیمارستانی
| مانیتورینگ از راه دور (RPM) | مانیتورینگ بیمارستانی |
|---|---|
| در منزل یا محل کار انجام میشود | فقط در بیمارستان یا کلینیک |
| دادهها بهصورت دورهای ارسال میشود | نظارت لحظهای (Real-time) |
| مناسب برای بیماران پایدار | برای بیماران بحرانی |
| هزینه کمتر | هزینه بالا به دلیل تجهیزات پیشرفته |
🔹 آینده RPM: هوش مصنوعی و اینترنت اشیا (IoT)
-
هوش مصنوعی (AI) میتواند الگوهای خطر را پیشبینی کند (مثل پیشبینی حمله قلبی).
-
ادغام با تلهمدیسین (Telemedicine) برای ویزیت آنلاین.
🎯 نتیجهگیری: RPM انقلابی در مراقبتهای بهداشتی ایجاد کرده و به بیماران اجازه میدهد در محیطی راحتتر تحت نظر باشند. اگر سوالی درباره نحوه عملکرد یا خرید دستگاه دارید، بپرسید! 😊

 تجهیزات پزشکی موج | ونتیلاتور،سی پپ،بای پپ،اکسیژن ساز،پمپ سرنگ،مانیتور علائم حیاتی
تجهیزات پزشکی موج | ونتیلاتور،سی پپ،بای پپ،اکسیژن ساز،پمپ سرنگ،مانیتور علائم حیاتی